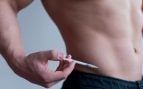
¿Por qué los autoinyectores de adrenalina no se encuentran en lugares públicos como los desfibriladores?
Otro de los desafíos que quedan por afrontar es "educar y entrenar" al entorno de la persona alérgica

Fact checked
Este artículo de OkSalud ha sido verificado para garantizar la mayor precisión y veracidad posible: se incluyen, en su mayoría, estudios médicos, enlaces a medios acreditados en la temática y se menciona a instituciones académicas de investigación. Todo el contenido de OkSalud está revisado pero, si consideras que es dudoso, inexacto u obsoleto, puedes contactarnos para poder realizar las posibles modificaciones pertinentes.
En la actualidad, los desfibriladores automáticos externos (DEA) se encuentran cada vez más en lugares públicos como centros comerciales, aeropuertos y gimnasios, con el fin de salvar vidas en casos de paros cardíacos repentinos. Sin embargo, otro dispositivo que podría salvar vidas en emergencias médicas, el autoinyector de adrenalina, sigue sin ser común en estos mismos lugares. A pesar de su importancia crucial en situaciones de anafilaxia (reacción alérgica severa), los autoinyectores no están disponibles de forma tan accesible y universal como los desfibriladores. ¿Por qué ocurre?
La anafilaxia es una reacción alérgica grave y rápida que afecta al sistema respiratorio y cardiovascular, provocando dificultad para respirar, inflamación de la garganta, shock y, en algunos casos, la muerte. Entre sus desencadenantes más comunes se encuentran alimentos como el maní, mariscos, lácteos, medicamentos o picaduras de insectos. Para tratarla de inmediato, se requiere la administración de adrenalina (epinefrina), que ayuda a contrarrestar los efectos de la reacción alérgica.
El autoinyector de adrenalina, como el famoso Epipen, es un dispositivo diseñado para administrar una dosis rápida de este medicamento en situaciones de emergencia. El dispositivo es fácil de usar, incluso por personas no entrenadas, lo que lo convierte en una herramienta potencialmente vital en lugares donde las personas puedan estar expuestas a alérgenos.
La investigadora María Gasset, del Instituto de Química-Física Blas Cabrera, centro dependiente del Consejo Superior de Investigaciones Científicas (CSIC), ha reclamado la presencia de autoinyectores de adrenalina en espacios públicos, como lugares de tránsito o centros escolares, del mismo modo que sucede con los desfibriladores, para prevenir los ingresos por anafilaxia inducidos por alergias alimentarias.
Así lo ha indicado Gasset este miércoles en la IV Jornada de Formación Científica para Periodistas Ciencia al Día: Alergias alimentarias, avances en investigación y perspectivas futuras, llevada a cabo por la Fundación PharmaMar en colaboración con la Asociación Nacional de Informadores de la Salud (ANIS).
La química ha apuntado a su vez que ayudaría mucho a las personas alérgicas un «avance» en el etiquetado de los alimentos que reduzca el «miedo» a viajar que tienen muchos de ellos, producido por la inseguridad de no saber si podrán comer en lugar de destino. A este respecto, ha explicado que la norma sobre cuáles son los alérgenos que debe recoger el etiquetado y los símbolos con los que deben atribuirse son diferentes en cada país. «Esto quiere decir que si nos vamos de Madrid a Japón nos podemos encontrar con un etiquetado totalmente distinto», ha indicado.
Otro de los desafíos que quedan por afrontar es «educar y entrenar» al entorno de la persona alérgica, algo especialmente relevante en el caso de los menores alérgicos, que dependen en mayor medida de sus cuidadores. Este entorno, según ha detallado Gasset, incluye a la familia, al colegio y al ámbito social en su conjunto. «Si tienes un niño alérgico, ese niño alérgico tiene derecho a ir a comer fuera, a una fiesta, al colegio, a viajar, y hay que dar una seguridad», ha detallado.
Todo ello está encaminado a prevenir riesgos, teniendo en cuenta el «notable» incremento de casos de alergias alimentarias que se ha producido en los últimos 20 años. Sobre este asunto, Gasset ha destacado que «determinar cómo, cuándo y dónde (se está dando este aumento) es difícil» debido a las distintas formas de medición. No obstante, ha apuntado que, atendiendo a los ingresos en UCI por anafilaxia, la cifra estimada se sitúa entre el cinco y el ocho por ciento de incremento.
En concreto, ha expuesto diversos estudios realizados en varios países que recogen que, por ejemplo, en Australia los ingresos por anafilaxia en niños habían aumentado hasta cinco veces entre 1994 y 2004. En Hong Kong, otro estudio indica una duplicación de ingresos entre 2008 y 2018. Mientras, en España, un estudio publicado en 2015 revela que los ingresos habían aumentado hasta un cinco por ciento en la franja de menores de un año.
Para María Gasset, las posibles causas de este ascenso de casos de alergia alimentaria se centran en cambios en la dieta, alteraciones en la microbiota intestinal y la incorporación de mayores hábitos de higiene.
En este sentido, ha descrito que «como especie, fuimos diseñados con un ejército de defensa para minimizar el impacto de las heridas y provocar la curación de las mismas». Sin embargo, tal y como ha señalado, el uso de antibióticos, cicatrizantes y otros productos similares ha reducido la capacidad de este ejército. Asimismo, se han producido cambios en el metabolismo debido al paso de una vida nómada a otra sedentaria. «Entonces, hemos alterado nuestro mecanismo de defensa, lo hemos dejado ahí, en stand-by», ha subrayado.
Igualmente, esta transformación del modo de vida ha introducido en la dieta nuevos alimentos ultraprocesados y bebidas carbonatadas que han modificado la microbiota. También se han producido otros cambios, como un aumento de la higiene, que implica mayor exposición a geles, a detergentes, etc., que ha supuesto al mismo tiempo el contacto con moléculas nuevas.
Tratamientos de las alergias
La investigadora ha explicado que las alergias son un tipo de reacción adversa a los alimentos, son reacciones inmunológicas rápidas mediadas por inmunoglobulina E (IgE). Pueden ser episódicas, como puede ser el caso de la alergia a la leche o al huevo, o persistentes, como sucede en el caso del pescado o el cacahuete. Si se da una reacción leve o moderada, sus síntomas pueden incluir urticaria, dolor abdominal, vómitos o diarrea. Mientras, en los casos graves esta cursa con anafilaxia, que puede resultar letal.
Según ha señalado, en la actualidad, se considera que hay nueve alimentos que causan el 90% de las alergias: leche, huevo, pescado, marisco, cacahuete, frutos secos, soja, trigo, sésamo. En el caso de España, la mayoría de alergias se atribuyen al melocotón -como secundario de una alergia al polen-, al pescado y marisco en las zonas de costa -como secundarios a una alergia a los ácaros-, y a la leche y los huevos.
Temas:
- Medicamentos
- Tratamientos