¿Diagnóstico y tratamiento a tiempo?: la respuesta está en dónde vivas
Andalucía, Aragón, Valencia y Baleares, entre las comunidades con menos especialistas
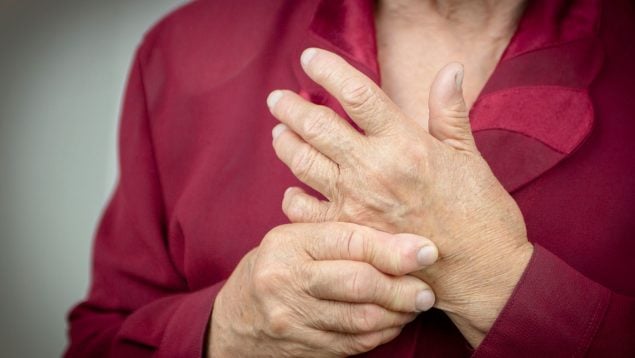
En España viven más de 11 millones de personas con enfermedades reumáticas

Fact checked
Este artículo de OkSalud ha sido verificado para garantizar la mayor precisión y veracidad posible: se incluyen, en su mayoría, estudios médicos, enlaces a medios acreditados en la temática y se menciona a instituciones académicas de investigación. Todo el contenido de OkSalud está revisado pero, si consideras que es dudoso, inexacto u obsoleto, puedes contactarnos para poder realizar las posibles modificaciones pertinentes.
Los responsables de la Sociedad Española de Reumatología (SER) han analizado la situación de la especialidad en España y han lanzado una advertencia contundente: no solamente faltan médicos en España, sino que la desigualdad hace que el diagnóstico y el tratamiento de las enfermedades que tratan dependan de dónde residimos.
Lo cuentan con todo detalle en el informe La Reumatología en el Sector Público en España, en el que han incluido información de 184 hospitales públicos del país. Aseguran que la situación de desigualdad está afectando a millones de personas y que, si no se corrige, va a empeorar en los próximos años.
En palabras de Marcos Paulino, presidente de la SER, el sistema sanitario público cuenta con aproximadamente 994 especialistas en reumatología para atender a más de 49 millones de habitantes, lo que equivale a un especialista por cada 49.800 personas, «una cifra claramente inferior al objetivo mínimo recomendado de un especialista por cada 35.000 habitantes». Esto implica que España necesita al menos 400 reumatólogos más para garantizar una atención adecuada y equitativa a la población, ha señalado durante la presentación del documento.
Desiertos asistenciales
Esta carencia no afecta a todo el territorio por igual. El informe muestra profundas desigualdades entre comunidades autónomas y hospitales, con ratios especialmente deficitarios en territorios como Andalucía, Aragón, Comunidad Valenciana y Baleares, donde un sólo especialista puede atender a más de 60.000 o incluso 67.000 personas.
El documento señala como particularmente afectadas áreas en las que directamente no existe ningún especialista en reumatología pese a haber plazas creadas, generando auténticos ‘desiertos asistenciales’.
«En total, más de 5 millones de personas viven en áreas con plazas sin cubrir o con graves déficits estructurales, lo que dificulta el acceso al diagnóstico y tratamiento adecuados; es algo que resulta fundamental en muchas de las enfermedades reumáticas, como las inmunomediadas, que debutan en personas jóvenes y su manejo precoz por parte del reumatólogo evita daños graves irreversibles», ha advertido Paulino.
Un futuro sombrío con 162 especialistas menos
El problema se agravará de forma inevitable si no se adoptan medidas urgentes, según esta sociedad científica. «En los próximos cinco años, se prevé la jubilación de 162 especialistas, el 16% de la plantilla actual, lo que supondrá una pérdida significativa de capital humano si no se incrementan las plantillas estructurales y la capacidad de retención del sistema público», ha explicado el presidente de la SER.
A este factor se suma el progresivo envejecimiento de la población española y el aumento de la prevalencia de enfermedades reumáticas, la gran mayoría de ellas crónicas y algunas como la osteoporosis o la artrosis, asociadas a la edad.
Actualmente, más de 11 millones de personas en España viven con enfermedades reumáticas, que pueden afectar desde la infancia hasta la vejez, y que constituyen la segunda causa de consulta en Atención Primaria y la primera causa de jubilación por incapacidad permanente.
Diagnóstico y tratamiento precoz
Como plantea Paulino, la derivación temprana al especialista en reumatología es esencial para evitar daños irreversibles en enfermedades inmunomediadas, como la artritis reumatoide o el lupus. El retraso en el diagnóstico o en el inicio del tratamiento puede provocar discapacidad permanente, pérdida de calidad de vida y un incremento significativo de los costes sanitarios y sociales.
Por el contrario, el manejo precoz y especializado de estas enfermedades es una de las intervenciones más coste-eficientes del sistema sanitario, ya que reduce hospitalizaciones, intervenciones complejas, incapacidad laboral y dependencia, contribuyendo directamente a la sostenibilidad del Sistema Nacional de Salud.