La enfermedad de Pompe afecta a 120 personas en España, pero hay más casos sin diagnosticar
Fact checked
Este artículo de OkSalud ha sido verificado para garantizar la mayor precisión y veracidad posible: se incluyen, en su mayoría, estudios médicos, enlaces a medios acreditados en la temática y se menciona a instituciones académicas de investigación. Todo el contenido de OkSalud está revisado pero, si consideras que es dudoso, inexacto u obsoleto, puedes contactarnos para poder realizar las posibles modificaciones pertinentes.
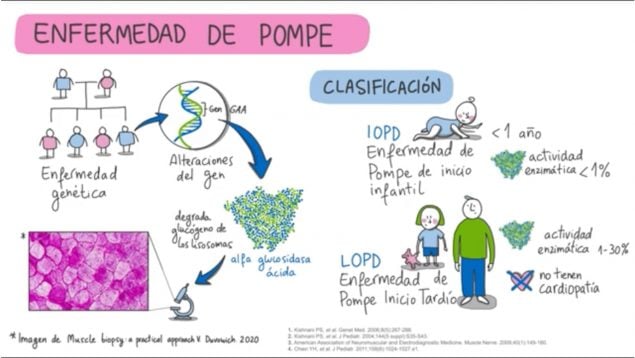
La enfermedad de Pompe debe su nombre al patólogo holandés Joannes Pompe, quien presentó el primer caso en los años 30 del siglo pasado: una niña de siete meses con grave debilidad muscular, cuya autopsia mostró una masiva acumulación de glucógeno en tejidos corporales. En la actualidad, según la Asociación Española de Enfermos de Pompe, AEEPompe, afecta a unas 120 personas en España, «pero hay muchos más enfermos que son asintomáticos todavía y no están diagnosticados», explica.
¿Qué es el glucógeno? Es un polímero formado por cadenas de glucosa muy ramificadas. Su misión es liberar glucosa cuando el organismo la requiera, es decir, cuando necesite la energía que proporcionará la degradación de glucosa. Se halla abundantemente almacenado en el hígado y, en menor cantidad, en el músculo esquelético y otros tejidos.
La enfermedad de Pompe es una enfermedad neurodegenerativa e incapacitante, una enfermedad rara que puede afectar a personas de cualquier edad y origen étnico, bebés, niños y adultos. Es de origen genético y recesiva, es decir, que se transmite en las familias de padres a hijos cuando ambos progenitores son enfermos o portadores. También se conoce como un trastorno metabólico.
«Puede provocar diversos problemas de salud graves, el primer síntoma más frecuente es la debilidad muscular que empeora con el tiempo y acaba afectando también al sistema respiratorio y cardiaco», detalla la AEEPompe.
Se la conoce también como deficiencia de maltasa ácida, enfermedad de acumulación Formación de glucógeno de tipo II, glucogenosis de tipo II, deficiencia de alfa glucosidasa ácida o deficiencia de alfa glucosidasa lisosómica. ¿Por qué? Porque es una enfermedad neuromuscular hereditaria autosómica recesiva y de origen genético, causada por un gen que genera el déficit de la enzima alfa-glucosidasa ácida o maltasa ácida. Ello permite la acumulación de una sustancia en los músculos denominada glucógeno, ocasionando pérdida de masa muscular, así como debilidad muscular en las extremidades inferiores. También puede afectar los músculos del tronco, brazos y hombros.
#DiaInternacionalPompe
Con la finalidad de generar conciencia en la población, sector sanitario y la comunidad científica internacional, el 15 de abril fue decretado el Día Internacional de la Enfermedad de Pompe (#DiaInternacionalPompe).
La doctora Cristina Domínguez González, médico del Servicio de Neurología del Hospital Universitario 12 de Octubre e investigadora del grupo de investigación en Enfermedades Raras, Mitocondriales y Neuromusculares del Instituto de Investigación Sanitaria (i+12), ha colaborado con la AEEPompe para la producción de un vídeo explicativo en el que se concluye que un tratamiento temprano es «fundamental» para reducir la profesión de la enfermedad y se apunta como «imprescindible» un equipo multidisciplinar para su manejo y tratamiento para obtener mayores beneficios y mejorar la calidad de vida de los pacientes, formado por neurólogos, neumólogos, cardiólogos, psicólogos, nutricionistas y fisioterapeutas y logopedas, «aunque cada paciente necesita un abordaje personalizado».
No en vano, los síntomas relacionados con esta enfermedad dependen de cada caso y del perfil del paciente; algunos de ellos son: debilidad muscular progresiva, que puede agravarse si no se trata a tiempo; dificultad para levantarse, al estar sentado; dificultad para caminar y subir escaleras; dificultad y fatiga al masticar; reflujo gastroesofágico; caídas frecuentes; disnea o dificultad para respirar con falta de aliento tras realizar un esfuerzo físico; y dolor de cabeza por la mañana y somnolencia durante el día, derivados de ortopneas o problemas respiratorios nocturnos.
Las guías son necesarias
La doctora Domínguez también ha liderado una encuesta en la que tomaron parte 42 profesionales de la salud que manejan pacientes con esta enfermedad en su práctica clínica. «Los resultados destacan la falta de experiencia y/o conocimiento de algunos profesionales que atienden a pacientes con enfermedad de Pompe. Es necesario desarrollar y difundir guías sencillas que ayuden a aplicar mejor las recomendaciones de los expertos o centralizar el seguimiento de los pacientes en centros altamente especializados», se demanda tras la realización del sondeo.
Del trabajo también se desprende que «aunque la mayoría de los encuestados siguió las guías clínicas, la práctica clínica difería de las recomendaciones de los expertos en muchos casos». Así, aproximadamente el 7% no solicitó un estudio genético para confirmar el diagnóstico antes de iniciar el tratamiento, y el 21% consideró que sólo dos determinaciones de sangre seca son suficientes para establecer el diagnóstico.
«Alrededor del 76% solicita anticuerpos anti-GAA cuando existe la sospecha de falta de eficacia del tratamiento, aunque un porcentaje significativo de los encuestados nunca ha solicitado dichos anticuerpos. Según el 31% de los encuestados, el deterioro significativo de la función motora y/o la insuficiencia respiratoria es un requisito para autorizar la medicación en su hospital», concluye la investigación publicada en Pubmed.
El Hospital Sant Joan de Déu explica que «es de vital importancia un diagnóstico precoz». «Desde el año 2006, en que la Agencia Europea del Medicamento (AEM) aprobó el tratamiento de sustitución enzimática, la enfermedad de Pompe de inicio tardío ha cambiado su curso clínico (…) El diagnóstico y tratamiento precoz ha cambiado el curso de la enfermedad en muchos pacientes especialmente de inicio tardío y éste, junto con las terapias de soporte, pueden mejorar la calidad de vida de los pacientes», destaca.
Temas:
- Enfermedades
- Niños
- Pacientes









